1.全血细胞减少
一般为低色素性贫血,少数为溶血性贫血,有抗红细胞抗体。约15%患者Coombs直接试验阳性。半数患者白细胞低于4×109/L。患者血清中可有抗白细胞抗体,主要为淋巴细胞毒素。血小板低于100×109/L,可发生血小板减少性紫癜,亦可有抗血小板抗体。
2.血沉增快
活动期明显增快,缓解期可恢复正常,也有临床症状控制而血沉仍不下降者。
3.血清学检查
白蛋白降低,球蛋白和总蛋白增加。蛋白电泳显示γ-球蛋白明显增高,有时α2-球蛋白和纤维蛋白原增多。巨球蛋白和冷球蛋白亦可增加。约75%患者有高球蛋白血症。25%患者梅毒血清试验假阳性,40%类风湿因子阳性。
4.免疫学试验
80%~90%患者LE细胞阳性,活动期阳性率更高。90%以上患者ANA(抗核抗体)阳性,其滴度>1:64,可作为诊断SLE标准之一,随病情活动而升高,病情稳定而下降,可作为疗效观察指标之一。抗ds-DNA抗体(双链脱氧核糖核酸)对SLE特异性很高,活动期阳性率可达100%,20%~25%的SLE患者Sm抗体阳性并具有特异性。一般ENA和RNP抗体阳性的SLE肾脏及其他内脏损害少。60%以上ANA阴性的SLE患者可测出抗Ro抗体。SCLE半数以上患者可测出抗Ro和La抗体。
5.狼疮带试验(LBT)
有助于LE的诊断及鉴别。SLE患者皮损处92%呈阳性,“正常皮肤”曝光部位为70%阳性,非曝光部为50%阳性,DLE患者皮损处90%阳性,而“正常”皮肤为阴性。该试验在病情缓解后逐渐减弱以至消失。因此对判断疗效及预后也有意义。
6.细胞免疫功能测定
常见玫瑰花形成率及淋巴细胞转化率均降低,治疗后指标上升,否则提示病情严重。
其病因不明,目前认为与遗传、病毒或细菌感染、物理因素、内分泌因素、精神因素等诸多因素有关。某些药物(如酰肼类药物、抗癫痫药、普鲁卡因酰胺等)、阳光和紫外线、妊娠与分娩等可诱发。本病血清中存在许多自身抗体,但最重要的是红斑狼疮细胞(LE细胞)。
LE的病因可能在遗传素质的基础上,由于某些内外因素的作用(感染、紫外线、药物等)使机体免疫调节功能发生紊乱,破坏了免疫耐受性,导致机体对自身组织产生免疫反应,造成组织损伤和生理功能障碍。
1.遗传素质。
2.病毒感染
动物模型证明SLE的发病似与C型RNA病毒有密切关系。同时患者血清中有多种抗病毒抗体,包括抗麻疹病毒、副流感病毒Ⅰ、Ⅱ型、EB病毒、风疹和粘病毒抗体。
3.药物
有些药物可使有潜在LE的患者激化,并使免疫原性增强。引起LE的药物有:肼苯哒嗪、普鲁卡因酰胺、甲基多巴、利血平、苯妥英钠、青霉素、灰黄霉素、磺胺类药、异烟肼、氯丙嗪、口服避孕药、D-青霉胺等。
4.物理因素
从LE的发病情况可以看出外因常常起着诱发作用。紫外线是常见的外因,在多达2/3的病例中,紫外线起着诱发皮损或使之加重的作用。实验发现紫外线照射后,DNA的抗原性加强,在实验动物中引起抗DNA抗体,再刺激可发生肾炎,在SLE患者血清中可查出UV-DNA抗体,SLE患者经紫外线照射的淋巴细胞中,显示有修复DNA的酶缺陷,而其他光线性皮肤病患者的淋巴细胞无此异常。
5.与雌激素的关系
生育年龄的女性与男性之比为15:1,在年龄较大的女性仍为男性的2倍。故认为雌激素与本病发生有关。
6.免疫学改变
SLE显著的特点是在活动期可出现各种各样的免疫调节失常。B细胞反应性过高。免疫球蛋白生成增多,伴有可与多种物质(特别是核蛋白)起反应的自身抗体。除体液免疫功能改变外,细胞免疫也有损害,后者既依赖T细胞本身,也同样依赖多形核细胞和单核吞噬细胞。
1.盘状红斑狼疮
损害主要侵犯皮肤,发病年龄多为20~40岁的中青年,女性多于男性,好发部位主要是暴露部位,如面部、鼻梁、两颊部、对称分布,状如蝴蝶,其次为口唇、耳部、手背和前额、头皮等处。皮疹为持久性盘状红斑,界限清楚,微隆起于皮面,其上覆一层厚的粘着性鳞屑,不易剥脱,如用力将鳞屑剥去,则在鳞屑底面可见多数刺状角质栓,皮疹底部毛囊口明显扩大,恰与鳞屑上的角质栓相对应。日久损害中央逐渐萎缩,中心凹陷,可见毛细血管扩张,色素减退,边缘绕有一圈色素增深的暗红色晕。
尚有第2种皮损为紫红色浸润性斑块,不发生萎缩和鳞屑,一般在面部。头部皮损可导致永久性脱发。口腔黏膜损害呈灰白斑,边缘发红,有时糜烂,形成浅溃疡,最后出现萎缩。少数患者皮疹广泛,波及头、面、四肢、躯干等处,称为播散性盘状红斑狼疮。偶尔盘状损害显著高起,表面呈疣状,称肥厚性红斑狼疮。全身症状少见,在病程进展时,部分患者可有低热、关节痛等。病程缓慢,可持续数年至数十年,少数患者在慢性病变的基础上,可以发生皮肤钙质沉着症、基底细胞癌或鳞状细胞癌,也有发生角化棘皮瘤者,1%~5%的DLE可转化为SLE。
2.亚急性皮肤型红斑狼疮
该病的皮肤损害广泛分布于面、颈、躯干、肩部,并可扩及前臂及手背。皮损较表浅,无萎缩瘢痕,其特点为丘疹斑块型,上覆鳞屑似银屑病,或呈环形、多环形红斑,毛细血管扩张,边界清楚。
3.系统性红斑狼疮
该病早期表现多种多样。初发可仅为单个器官受累,如皮肤、肾脏;或为多系统同时受累。全身症状如发热、乏力、疲倦、体重下降等。关节及皮肤表现为本病最常见的早期症状,其次是发热、光敏感、雷诺现象、肾炎及浆膜炎等。
常见症状包括:
1、全身症状:发热、乏力、体重减轻等。
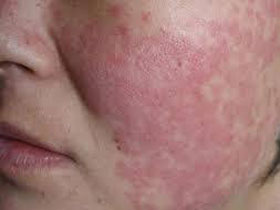
2、面部红斑及各种皮疹、日晒后皮肤过敏。
3、脱发。
4、口腔反复溃疡。
5、关节痛、肌痛、肌无力、肢端遇冷由白变紫而后变红。
6、胸闷、气促、干咳。
7、精神障碍、癫痫 发作、偏瘫等。
8、食欲不振、呕吐、腹胀等。
9、鼻衄、牙龈出血、皮肤紫癜等。
10、淋巴结肿大。
基本临床检查包括:
1、血常规:可有贫血、白细胞减低、血小板减低。
2、尿常规:血尿、蛋白尿等。
3、自身抗体:ANA、抗dsDNA、抗Sm、抗RNP、抗SSA/SSB、抗rRNP、AHA、mDNA、ACL、RF、抗Hu、PCNA等抗体均可出现阳性。
4、补体降低,免疫球蛋白升高。
5、狼疮带试验阳性。
6、肾活检:对狼疮的诊断、治疗和估计预后、意义重大。
7、X线、CT和B超检查。

 皮肤博士
皮肤博士
 皮肤博士客服
皮肤博士客服

